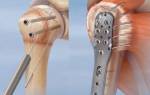
Одинарный или двойной перелом лодыжки со смещением требует проведения операции с пластиной, устанавливаемой в качестве временного фиксатора кости. В течение полугода костная ткань срастается, и металлический имплантат удаляют хирургическим путем. При тяжелом поражении задней части голеностопа протез устанавливают пожизненно, поскольку эта область не регенерируется.
Лодыжка физиологически относится к голеностопу. Ее внутренняя часть – большеберцовая кость, а наружная – малоберцовая (снизу), суставный ограничитель данного отдела – «вилка». Она снижает интенсивность травмирования при нагрузке на данный участок, уменьшая количество возможных переломов и вывихов. Поэтому незначительные повреждения излечиваются медикаментозным путем, а серьезные появляются крайне редко.
Виды голеностопных травм
Основная масса травм в области щиколотки излечивается консервативным путем, в том числе ношением иммобилизующих ортезов. Но есть переломы, которые устраняются только при помощи хирургического вмешательства. Травмы могут быть открытыми, закрытыми, внутренними, наружными или двойными (перелом 2 костей одновременно).
Так же по формам патологии классифицируют:
- перелом с вывихом;
- отрывной;
- раздробленный;
- оскольчатый;
- ротационный;
- винтообразный.
Чаще всего повреждения костной ткани в области голени появляются у пенсионеров из-за ослабления прочности кости и спортсменов, оказывающих большую нагрузку на все структуры организма.
Места крепления спиц
В медицинской практике имеются конкретные участки и точки для введения специальных фиксирующих спиц:
- При нарушении целостности кости в районе лопатки или плеча спица вставляется через локтевой отросток;
- При травмах в районе таза и большеберцовой кости – через надмыщелковую область или бугристость на большеберцовой кости;
- При нарушении целостности костей голени – через нижнюю часть надлодыжечной части ноги;
- При переломах голеностопа скелетное вытяжение за пяточную кость ноги производится путем внедрения спицы именно в нее. После того, как врач вставляет специальную спицу в область стопы, ее закрепляют скобой в специальной конструкции. Затем с помощью системы определенных тяжестей устанавливается начальный вес, нужен для правильной фиксации кости.
Показания к хирургическому лечению лодыжки
Травмы, напоминающие перелом, обязательно должны быть обследованы врачом и излечены. При обнаружении повреждения назначается операция по восстановлению целостности кости. Медлить с лечением нельзя, иначе костные обломки травмируют мягкие ткани, сосуды и нервные волокна, провоцируя хронический паралич.
Симптомами для неотложной хирургической терапии являются:
- повышение субфебрильной температуры;
- острый болевой синдром в месте поражения;
- кровоподтеки;
- деформированные конечности;
- травматический шок;
- отечность и припухлость.
При наличии таких симптомов (в комплексе и по отдельности) врач назначит диагностику, чтобы убедиться в наличии перелома со смещением. Пациенту будут назначены общие клинические анализы и инструментальные исследования: КТ, МРТ или рентгеноскопия.
Фазы вытяжения
В процессе лечения перелома методом скелетного вытяжения выделяют три фазы.
- Репозиционная фаза длится до 3 суток. В это время осуществляется постепенное репонирование костных отломков, которое обязательно контролируется рентгенологическим исследованием.
- В течение последующих двух-трех недель отломки удерживаются в состоянии репозиции и данный период получил название ретенционной фазы лечения.
- С момента появления первых признаков костной мозоли до достижения достаточной консолидации констатируется третья фаза – репарационная. Она длится до 4 недель и по ее завершении скелетное вытяжение прекращается.
Среди положительных сторон постоянного вытяжения следует отметить:
- легкость осуществления метода, простоту в обучении и техническом оснащении:
- возможность визуального наблюдения за областью перелома и конечностью в целом:
- доступность обследования с помощью специальных методов исследования:
- возможность проведения раннего функционального лечения и физиотерапии.
Цель и суть метода, какую проблему решает
После диагностики врачу становятся известны все особенности патологии, что позволяет назначить адекватную восстанавливающую терапию. Перелом лодыжки со смещением (операция с пластиной) назначается при серьезных костных поражениях, когда вернуть ткань в естественное положение невозможно из-за раздробления структур.
Выполняя операцию, специалисты достигают таких целей:
- устраняют перелом;
- соединяют осколки, фиксируя их пластиной и спицами, чтобы избежать повторного травмирования;
- восстанавливают пораженные травмой связки;
- вправляют смещенные лодыжечные кости.
Противопоказания к процедуре
Накануне оперативного вмешательства пациента кладут в стационарное отделение и проводят оценку общего состояния, поскольку нестабильность провоцирует ряд осложнений.
Оперативное вмешательство не проводят при:
- сердечно-сосудистых, почечных патологиях на последних стадиях тяжести;
- общем слабом состоянии (например, пациентам с многочисленными травмами после ДТП лечение отменяют до стабилизации организма и восстановления крови);
- патологиях системы кроветворения;
- остеомиелите;
- остром артрите;
- инфекционном или гнойниковом процессе в области поражения;
- психической нестабильности.
Первым делом акцентируют внимание на устранение противопоказания, но если это невозможно осуществить, врачи отказываются от хирургического вмешательства и применяют терапию без операции.
Преимущества скелетного вытяжения
- Врач может постоянно производить визуальный контроль за поврежденной конечностью;
- При скелетном вытяжении у больного не происходит вторичное смещение костных отломков;
- Является малоинвазивным методом лечения;
- Значительно уменьшает сроки реабилитации пациента;
- Является функциональным методом лечения.
«Минусы» скелетного вытяжения
Скелетный метод имеет много преимуществ, но не стоит забывать и о недостатках. Продолжительное пребывание пострадавшего в неподвижном состоянии приводит к возникновению сбоя функциональной деятельности ЖКТ, сердечно–сосудистой системы, атрофии тканей, образованию пролежней.
- При скелетном вытяжении существует возможность гнойного инфицирования;
- Больной должен находиться длительное время (в среднем 1.5-2 месяца) в постельном режиме;
- Существуют противопоказания и определенные ограничения использования этого метода у детей и пожилых людей.
Подготовка к проведению операции
Накануне операции обязательно проводят подготовку, заключающуюся в следующем:
- информируют пациента о грядущей операции, процессе ее проведения;
- измеряют артериальные показания;
- назначают инструментальные и лабораторные исследования;
- составляют терапевтическую схему;
- проводят пробу на восприимчивость к применяемым медикаментам.
Пациента кладут в больницу за 2 недели до оперативного вмешательства. За это время его обучают ходить на костылях во избежание повторного травмирования прооперированного участка.
Лечение лодыжечного перелома без остеосинтеза
Если предварительное обследование показало травму, но у пациента имеются абсолютные противопоказания к остеосинтезу, двойной или одинарный перелом лодыжки лечат без операции. Сравнительно с хирургическим лечением, метод более болезненный и менее эффективный, но игнорирование противопоказания угрожает здоровью пациента еще больше.
Первым делом врачи восстанавливают форму кости, восстанавливая ее, иначе она не сможет срастись правильно и выполнять свои функции. Процесс болезненный, продолжительный и в некоторых случаях проводится 2–3 раза (в зависимости от сложности перелома). После него наступает длительный реабилитационный период, сопровождающийся медикаментозным лечением.
Примечание! Этот тип терапии не дает полного доступа к поврежденному участку, усложняя лечение, поэтому проводите терапию только у высококвалифицированного врача. Помните, что неправильная хирургия может повлечь за собой суставный артроз деформирующего типа.
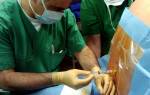
Как проводят хирургическую операцию с остеотомией
Хирургическое лечение выполняют под общим или местным наркозом, в зависимости от психологических особенностей человека. Чаще всего прибегают ко 2-му варианту, поскольку операция при одинарном или двойном переломе лодыжки со смещением длится около 4–6 часов, а больной должен соблюдать полную иммобилизацию тела.
Ход терапии напрямую зависит от вида травмы:
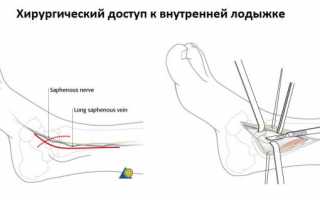
- Перелом наружной лодыжки. Хирург рассекает кожу в области малой берцовой кости вдоль стопы. Удаляет излишки свежей и запеченной крови, костные обломки и выполняет металлоостеосинтез, устанавливая металлический протез, фиксирующий крупные кости в оптимальном положении. Закрепляет имплант специальными винтами и сшивает кожу.
- Травма медиальной зоны лодыжки. Делают надрез на внутренней стороне щиколотки вдоль ступни. Рабочая область очищается от костных обломков, крови и кости фиксируются специальными титановыми спицами, удерживающими костную ткань в оптимальном положении.
- Двойной перлом. Если «вилка» не изменила строение, синтезируют латеральную и медиальную кости. При расхождениях «вилки» проводят срочную хирургическую операцию с разрезом с 2 сторон, скрепляя костные ткани между собой специальным протезом. Для закрепления эффекта и правильного сращивания тканей обязательно гипсуют пораженную конечность.
- Голеностопный перелом с вывихом вовнутрь. Такой тип травм распространен среди спортсменов. В процессе терапии специалист рассекает кожу и сухожилия, раздвигает ткани, проводит манипуляции, восстанавливающие функциональность костной ткани. Затем приведенные в нормальное положение костные ткани фиксируются болтами и пластинами. В завершение ткани сшиваются, накладывается повязка, обработанная антисептиком, и гипс.
- Тяжелый перелом задней части лодыжки со смещением. Такие операции проводят сразу после оценки состояния пациента и получения травмы. Оперируемого кладут на живот, разрезают кожу вдоль ахиллового сухожилия. Зачищают рабочую поверхность от крови и костных обломков, устанавливают соединяющий крупные целые кости имплантат с винтами в высверленные в кости отверстия.
Оценка эффективности натяжения
Основной метод, который помогает врачу определить, насколько успешно была проведена процедура – выполнение рентгеновских снимков.
Вот инструкция, по которой двигается дальнейшее лечение после установки вытяжения:
- На третьи или четвертые сутки от момента постановки вытяжения делается рентгеновский снимок.
- Если обломки не изменили свою позицию в направлении нормального расположения, то проводится коррекция постановки груза – уменьшается ли увеличивается его количество. При необходимости устанавливаются дополнительные тяги.
- Через двое суток после корректировки груза или натяжения, рентгенография повторяется.
- При условии, что обломки изменили свое положение, то постепенно начинают уменьшать груз, для начала убирают 1 или 2 кг.
- Через две недели вес груза составляет от 50% до 70% от необходимого веса. Делается контрольный снимок для оценки расположения обломков.
- Скелетное вытяжение при переломах костей голени снимается по результатам рентгена, как правило это происходит в промежутке от 20 до 50 дней.
- Извлечение спицы происходит очень аккуратно. По окончании процедуры, раны обрабатываются и накладываются стерильные повязки.
- После снятия вытяжения делается вывод о состоянии пострадавшей конечности и накладывается гипс или клеевое натяжение.
Важно: сколько лежат на вытяжке при переломе голени определяет врач, оценивающий скорость репозиции осколков, общепринятый период нахождения больного в больнице при подобной травме – от 1,5 до 2 месяцев.
По мере развития медицины, совершенствуется и данный метод. Классическое вытяжение можно обозначить, как достаточно грубую процедуру, приносящую боль пациенту.
Даже при минимальном движении больного на постели, конструкция меняет силу натяжении и больной начинает чувствовать не самые приятные ощущения. Задача совершенствования метода – свести к минимуму болезненность процедуры для больного и облегчить процесс его выздоровления.
Послеоперационный период
Восстановительный период индивидуален для каждого пациента. Он зависит от сложности терапии, перелома и особенностей организма оперируемого. На больничный его отправляют до оперативного вмешательства, а выписывают, когда пройдет полный курс реабилитации, снимут швы, гипс и разработают суставы.
В среднем, восстановительный период после выполнения операции длится 2–4 месяца. Конечность фиксируется, чтобы добиться иммобилизации, а движения выполняются за счет активизации тазобедренного или коленного сустава. Первые 30–60 дней пациент ходит только на костылях, во избежание нагрузки на прооперированную конечность. Назначают дыхательную гимнастику, способствующую улучшению снабжения клеток кислородом и ускорению круговорота крови, а также массаж бедра для улучшения питания конечности кровью.
После снятия гипса, пациенту показаны различные процедуры:
- иглорефлексотерапия;
- озокерит;
- ЛФК;
- целебные ванны.
Для получения максимального эффекта добавляют проведение гимнастики (для восстановления функциональности суставов), отталкиваясь от типа заболевания. Количество упражнений и нагрузка на ногу регулярно возрастает, но это строго курируется лечащим врачом.
Для достижения максимального эффекта требуется приобрести специальные ортопедические стельки и обувь, снижающую нагрузку на прооперированный сустав, которая фиксирует его в правильном положении. Средства реабилитации помогут легче перенести восстановление и не позволят случайно сломать кость.
Реабилитация
Первые две недели нога находится в состоянии покоя. Ходьба запрещена, даже с помощью костылей, но лечебная гимнастика показана с первых дней. Первую неделю разрабатывается четырехглавая мышца (напряжение-расслабление) и пальцы стопы (вращательные движения). Через неделю разрешается аккуратное передвижение с костылями. Нагрузка на травмированную ногу в первые десять дней категорически запрещена. Показано ношение ортеза на голеностопный сустав.
Через 6 недель разрешают ходьбу с минимальной нагрузкой, на небольшие расстояния (начинают с 10-20 метров, постепенно добавляя по 10 метров раз в 2 дня). При появлении боли и отека над стопой движения ограничивают Полная нагрузка – через 12 недель после операции. В период восстановления назначается курс реабилитационной гимнастики, направленный на сохранение эластичности и силы мышц. Массаж бедра назначают для улучшения кровотока, физиотерапию — для устранения воспалительных процессов.
Возможные осложнения
Осложнения при остеосинтезе голеностопной кости встречаются крайне редко, но при недостаточной квалификации хирурга или из-за индивидуальных особенностей организма пациента, его безответственности могут возникнуть:
- мышечная атрофия;
- инфекция;
- лихорадка;
- отторжение пластины организмом;
- сильная боль;
- неисправность металлоконструкции.После операция при переломе лодыжки осложнения встречаются редко.
Пользуясь услугами хорошо зарекомендовавших себя клиник, можно избежать осложнений. Но обязательно необходимо прислушиваться к рекомендациям врача и выполнять упражнения, чтобы ускорить реабилитационный период.
Клиническая картина
Перелом лодыжки сопровождается болью в области голеностопного сустава и нарушением его функции.
Во время перелома пациент ощущает резкую боль в области голеностопного сустава.
При визуальном осмотре сустав увеличен в объеме, деформирован, в мягких тканях может появиться гематома. При открытом переломе наблюдается повреждение кожного покрова. Практически всегда образуется рана, в которой может быть видна костная ткань.
При пальпации появляется острая болезненность, патологическая подвижность, а в определенных случаях и крепитация отломков.
Частые вопросы
Какие симптомы свидетельствуют о переломе лодыжки?
Симптомы перелома лодыжки могут включать сильную боль, отек, синяки, невозможность стоять или ходить, а также видимое изменение формы или положения лодыжки.
Как диагностируется перелом лодыжки?
Диагностика перелома лодыжки включает визуальный осмотр, рентгенографию и, в некоторых случаях, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Какие методы хирургического лечения перелома лодыжки существуют?
Существуют различные методы хирургического лечения перелома лодыжки, включая внутреннюю фиксацию с помощью пластин и винтов, внешнюю фиксацию с помощью каркаса или фиксатора Илизарова, а также использование специальных имплантатов, таких как болты или штыри.
Каковы преимущества хирургического лечения перелома лодыжки?
Хирургическое лечение перелома лодыжки может обеспечить более точное выравнивание костей, улучшить функциональные результаты, сократить время заживления и уменьшить риск развития осложнений, таких как артроз или несращение костей.
Каковы возможные осложнения после хирургического лечения перелома лодыжки?
Возможные осложнения после хирургического лечения перелома лодыжки включают инфекцию, нарушение заживления костей, некроз тканей, повреждение сосудов или нервов, а также развитие посттравматического артроза.
Полезные советы
СОВЕТ №1
После хирургического лечения перелома лодыжки очень важно соблюдать режим нагрузки на ногу. Следуйте рекомендациям врача относительно использования костылей или специальной обуви, а также ограничений в движении. Это поможет предотвратить повторное повреждение и обеспечить правильное заживление перелома.
СОВЕТ №2
После операции по лечению перелома лодыжки рекомендуется проводить регулярные упражнения для восстановления силы и гибкости ноги. Физическая терапия может включать упражнения на растяжку, укрепление мышц голени и стопы, а также улучшение координации движений. Следуйте инструкциям физиотерапевта и не забывайте о регулярности занятий.
СОВЕТ №3
После операции по лечению перелома лодыжки рекомендуется следить за своим питанием и употреблять пищу, богатую кальцием и витамином D. Эти питательные вещества помогут укрепить кости и способствовать их заживлению. Включайте в свой рацион молочные продукты, орехи, рыбу, яйца и зеленые овощи.