Острый лейкоз крови, или острая лейкемия, онкологическое заболевание, которое первично получает развитие в костном мозге при мутировании стволовых клеток крови. Морфологический субстрат в данном случае – бластные клетки, которые вытесняют нормальные клеточные элементы и распространяются не только в крови, но и по другим органам, в том числе на центральную нервную систему.
Этиология заболевания
Развитие заболевания получает толчок из-за вирусных инфекций, ионизирующего излучения. Оно также может развиться под влиянием веществ-мутагенов. К ним относятся: левомицетин, бензол, иммунодепрессанты, цитостатики и другие.
Из-за воздействия вредных факторов происходят патологические изменения в строении кроветворных клетках. С ней происходит мутация, после болезнь развивается в уже измененной (мутировавшей) клетке. В последствие она клонируется вначале в костном мозге, а дальше в крови.
Процесс дифференцировки нарушается, вследствие этого происходит угнетение кроветворения.
Точной причины возникновения острого лейкоцитоза до сих пор не выяснено. Но возможными факторами появления и развития данного заболевания могут быть:
- синдром Дауна;
- синдром Блума;
- синдром Кляйнфелтера;
- анемия Фанкони;
- атаксия-телеангиэктазия;
- нейрофиброматоз.
При этом риск возникновения острого лейкоцитоза у однояйцовых близнецов более высокий, чем у других людей.
В внешним факторам – возбудителям или провокаторам развития заболевания также можно отнести:
- курения (повышает риски в 2 раза);
- химиопрепараты;
- радиационное облучение;
- химические канцерогены;
- производные бензола;
- возбудители инфекции.
В некоторых случаях возможна генетическая предрасположенность, которая появляется еще при внутриутробном развитии. После рождения под влиянием первичного инфицирования или других факторов происходят другие мутации, которые приводят к развитию у детей острого лейкоза.
На лимфатические узлы распространение происходит главным образом в виде метастаз. Также патологоанатомические изменения касаются костного мозга, глотки, миндалин.
Механизм зарождения и развития в основном заключается в быстром клонировании бластных клеток, которые вымещают нормальные здоровые клетки кроветворения. При этом лейкозные клетки могут начать развиваться на любом этапе гемосинтеза.
Стадии острого лейкоза
Для определения тактики лечения необходимо установление стадии заболевания.
Начальная стадия
Диагностируется чаще всего по констатации прошлых признаков. Чаще всего специалисты сталкиваются заболеванием в острой форме, когда происходит первая атака болезни. Ее характеризует угнетение нормального кроветворения, высокий бластоз красного костного мозга, выраженное клиническое проявление.
Полная ремиссия
Данное состояние характеризуется малым количеством бластных клеток. Оно не превышает 5% в костном мозге. Лимфоидных клеток не более 30%. Клинические проявления отсутствуют, не обнаруживается инфильтрация селезенки, печени и других органов. Анализы периферической крови в норме или близки к ней.
Неполная ремиссия
Отмечается динамика в выздоровлении. Количество бластных клеток не превышает 20%. В периферической крови бласты исчезают. Устраняется симптоматика нейролейкоза. Частичное подавление очагов лейкемических уплотнений в тканях органов.
Рецидив
В данном состоянии отмечается вновь большой скачок роста бластных клеток в костном мозге. Его значение превышает 5%. При этом этот показатель не превышает 10%. В крови костного мозга бласты не отмечаются. Для точного установления рецидиыва анализ повторяют через неделю и при показателе бастных клеток, превышающих 5%, делают окончательное утверждение.
Терминальная стадия
Данная стадия возникает вследствие неэффективности цитостатической терапии. При этом происходит возрастание анемической симптоматики, тромбоцитопении, гранулоцитопении, увеличение опухолевых разрастаний.
Виды острого лейкоза
Определение формы лейкоза зависит от клинического проявления заболевания. Если возникновение лейкоза произошло внезапно, при этом развитие его стремительное и тяжелое – это характерно для острой формы.
Для определения вида отмечают превышающее количество незрелых лейкоцитов и по ним они имеют названия: лимфобластный и миелоидный.
Лимфобластный лейкоз
Развитие происходит из предшественников клеток крови – лимфобластов. Сначала они располагаются красном костном мозге. Метастазирование происходит в лимфоузлы, селезенку, нервную систему и другие органы.
Особенностями заболевания являются:
- заболевание в два раза чаще поражает мальчиков и юношей, чем девочек;
- данный вид заболевания наиболее распространен в детском возрасте, более 30% случаев опухолевых заболеваний встречается у детей;
- в возрасте до 15 лет острый лейкоз встречается в 75% случаев среди других онкологических заболеваниях;
- поражение диагностируется чаще в 3-4 года;
- возможно развитие заболевания и у взрослых, возрастной пик приходится на 50-60 лет.
Миелоидный лейкоз
Данному виду характерен быстрый и бесконтрольный рост миелоидных клеток. Впоследствии они накапливаются в периферической крови.
В анализе крови обнаруживается высокий показатель лейкоцитов, большую часть которых составляют гранулоциты с разной степенью зрелости. Возникновение заболевания диагностируется в любом возрасте, но наибольший пик приходится на 30-60 лет.
Причиной возникновения миелолейкоза является нарушение в структуре и составе хромосом гемосинтезирующих клеток. Это может быть обусловлено генетической наследственностью, приобретенной мутацией в следствие внешних факторов.
В клетке, подверженной мутации, происходит возникновение и развитие опухолевой ткани. Они замещают здоровые кроветворные клетки и способствуют возникновению внекостных источников.
Методы диагностирования
Диагностика затруднена тем фактом, что многие симптомы схожи с другими заболеваниями. Поэтому кроме общего и биохимического анализа крови берут пунктату костного мозга, по которой составляют клиническую картину. Отбор производится из грудинной или подвздошной кости. По данному исследованию видно замещение бластными клетками нормальных.
Также делают анализ крови на гематограмму, по которой можно определить степень сложности процесса. Есть показатели патологических изменений, при котором наблюдается низкий уровень тромбоцитов, эритроцитов, присутствие бластных клеток.
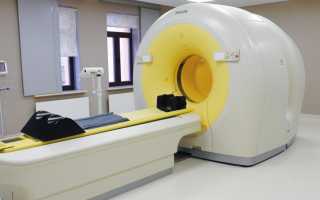
Далее проводят ряд обследований, которые помогают выяснить наличие или отсутствие метастаз и их местонахождение:
- компьютерная томография;
- сканирование костного скелета;
- УЗИ;
- рентгенография;
- спиральная КТ.
Посредством данных обследований определяют влияние заболевание на другие внутренние органы.
Симптомы
Симптомы острого лейкоза одинаковы у взрослых и детей. Различие заключается только в том, что у взрослых данное заболевание происходит в хроническую форму. Поэтому оно менее явно протекает, выражается быстрой утомляемостью, инфекционных заболеваниях.
К общим симптомам можно отнести:
- быстрая беспричинная потеря веса;
- ухудшение состояния, быстрое наступление чувства усталости;
- внезапное чувство сонливости;
- апатия, приступы слабости;
- подверженность вирусным и инфекционным заболеваниям;
- чувство тяжести в животе, преимущественно в правом подреберье;
- повышенное потоотделение;
- внезапное и беспричинное поднятие температуры.
Также есть симптоматика, которая не является прямой, так как может говорить о других заболеваниях. Но при наличии вышеперечисленных признаков они составляют полную клиническую картину:
- бледность кожных покровов;
- отдышка;
- кровоточивость десен, появление кровоподтеков на теле, внезапное носовое кровотечение;
- мигрень;
- головокружения;
- тошнота;
- судороги;
- ухудшения зрения;
- проблемы в координации при нахождении в вертикальном положении;
- боль в суставах и костях.
Но даже при всех симптомах для установления диагноза требуется провести обследования.
Лечение острого лейкоза
Лечение острого лейкоза происходит в стационарных условиях онкогематологического профиля. Это нужно для изоляции его от окружающих, так как больные подвержены заражению различными вирусами, а вторичное инфицирование может привести к ухудшению состояния или к худшему исходу.
Пациентам устанавливают санитарно-дезинфекционный режим. При этом ежедневно проводят гигиеническую обработку полости рта, профилактику пролежней, туалет половых органов. Необходим больным с острым лейкозом полноценный рацион, богатый витаминами и микроэлементами.
Химиотерапия
Стандартным для лечения онкологического заболевания является химиотерапия. Подбор препаратов и дозировки происходит индивидуально, в зависимости от цитохимической и морфологической форм лейкоза.
При правильно выбранном варианте терапии можно добиться ремиссии через 4-6 недель. Для закрепелния результата проводят еще 2-4 курса полихимиотерапии. Поддерживающая терапия осуществляется еще не менее, чем в течение 3 лет.
Проводят терапию могут с помощью препаратов: Дексаметазон, Преднизолон, Аспарагиназа, Винкристин. В качестве профилактики поражения нервной системы в спинномозговой канал вводят Метотрексат. Для детей с этой целью дополнительно вводят Цитарабин, Гидрокортизон.
Медикаментозное лечение
Для предотвращения кровотечений и подкожных кровоизлияний применяют витамины Р (рутин) и К. Повышении температуры тела используют антибиотики – пенициллины. Из гормональной терапии используют кортизон, адренокортикотропный гормон. Ни в коем случае нельзя употреблять витамин В12 и фолиевую кислоту. Для этого используют антагонист фолиевой кислоты – Аминоптерин. По показаниям назначают симптоматические лекарства – сердечные, кислородные и другие.
Гемотрансфузия
Задачей данной процедуры является замещение пораженных клеток больного на нормальные здоровые. Выбор компонентов зависит от потребностей пациента. целым составом замещение проводят редко. Делается это только при массивном кровотечении. Трансфузия тромбоцитов проводят не только после потери крови, но и в качестве профилактики геморрагического диатеза.
У некоторых пациентов отмечается снижение чувствительности к тромбоцитным трансфузиям. Это может произойти вследствие аллогенной иммунизации больных после многочисленных процедур переливаний, после лихорадки или развития ДВС-синдрома.
Прогноз
Продолжительность жизни с диагнозом «острый лейкоз крови» может быть различной и зависит от нескольких факторов: форма заболевания, вид, стадия болезни, восприимчивость к предложенному лечению и прочее.
У детей прогнозы более положительные. В первую очередь это происходит из большей частоты их обследования, что дает возможность быстрого выявления заболевания на ранних стадиях. Несомненно, положительным моментом является более молодой и здоровый организм, который имеет большую сопротивляемость и восприимчивость к химиотерапии. Также у молодых людей чаще отсутствуют сопутствующие заболевания, которые осложняют лечение.
Данное заболевание, острый лейкоцитоз крови, характеризуется как тяжелое. Но современная медицина добивается в 90% случаев полной ремиссии. Но при этом могут случаться рецидивы, это встречается у 25%. Для установления полного излечения от заболевания требуется ремиссия в течение 5 лет.
Частые вопросы
Какие стадии острого лейкоза крови существуют?
Острый лейкоз крови обычно делится на четыре стадии: раннюю, ускоренную, умеренную и терминальную. Каждая стадия характеризуется различной концентрацией лейкемических клеток в крови и их влиянием на организм.
Как происходит диагностика острого лейкоза крови?
Диагностика острого лейкоза крови включает в себя анализ крови на наличие аномалий в кроветворении, костномозговую биопсию для определения типа лейкемии, цитогенетические и молекулярно-генетические исследования для выявления специфических мутаций.
Каковы основные методы терапии острого лейкоза крови?
Основные методы терапии острого лейкоза крови включают химиотерапию, трансплантацию костного мозга, лечение таргетированными препаратами и иммунотерапию. Выбор метода зависит от типа лейкемии, стадии заболевания и общего состояния пациента.
Полезные советы
РЕКОМЕНДАЦИЯ №1
Острый лейкоз крови имеет несколько стадий развития, включая начальную, ускоренную и терминальную. Важно обратиться к врачу при первых признаках заболевания, чтобы начать лечение на ранней стадии.
РЕКОМЕНДАЦИЯ №2
Для диагностики острого лейкоза крови важно провести обширное обследование, включая анализы крови, костного мозга, цитогенетические и молекулярно-генетические исследования. Ранняя диагностика поможет определить вид заболевания и выбрать оптимальный метод лечения.
РЕКОМЕНДАЦИЯ №3
Лечение острого лейкоза крови может включать химиотерапию, трансплантацию костного мозга, таргетированную терапию и иммунотерапию. Важно обсудить с врачом все возможные методы лечения и выбрать наиболее эффективный и безопасный вариант.