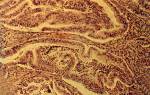
Аденокрацинома яичника – это злокачественная опухоль, сформированная из железистых клеток парного органа. Особенностью заболевания является агрессивное течение и ранний процесс метастазирования. Ранняя диагностика затруднительна, что увеличивает риски неблагоприятного исхода лечения.
Этиология заболевания и факторы риска
Достоверно не установлено, какие именно причины вызывают образование раковой опухоли яичника, но выделяют некоторые факторы риска, способные в совокупности повлиять на прогрессирование патологического процесса в организме. Их условно разделяют на две группы: прямые и косвенные. Прямые факторы риска связаны с возникновениями отклонений в работе половых органов, эндокринной системы и всего организма в целом, тогда как к косвенным причинам относят образ жизни и привычки.
Самыми распространенными причинами аденокарциномы яичников являются:
- Чрезвычайно высокий уровень эстрогенов в организме в первой половине менструального цикла – к неконтролируемому синтезу гормонов приводят заболевания эндокринной системы и развитие ожирения. Лишний жир в организме женщины способен самостоятельно продуцировать эстрогены, что приводит к гормональному сбою в работе всех половых органов.
- Частые и многочисленные беременности и роды, в ходе которых организм испытывает истощение, отсутствуют питательные вещества, необходимые для полноценной работы репродуктивной системы.
- Ранняя менструация (в 7-9 лет), и ранняя беременность – незрелый женский организм сложнее справляется с последствиями колебаний гормонов, что является одной из причин развития аденокарциномы.
- Отказ от кормления грудью, что достигается путем приема гормональных препаратов, блокирующих синтез молока.
Что касается генетической предрасположенности, то только 10% женщин сталкиваются с заболеванием, если оно выявлено у их матерей или сестер.
В группу риска попадают женщины, если:
- Имеется рак молочной железы и прогрессирующий эндометриоз.
- Присутствуют хронические воспалительные процессы в яичниках, что заставляет парный орган включать естественные процессы регенерации, путем активного деления клеток железистого эпителия.
- Наличие доброкачественных новообразований (кист) в яичнике, что негативно сказывается на работе органа репродуктивной системы.
- Имеется сахарный диабет, а также другие заболевания эндокринной системы.
- Женщина ведет малоподвижный и сидячий образ жизни, что не только вызывает активное наращивание жировой массы, но и стимулирует образование застойных процессов в органах малого таза.
- Имеется гиперплазия эндометрия.
Чаще всего с заболеванием сталкиваются женщины после 50 лет, когда наступает период менопаузы. Отсутствие контроля данного процесса и пускание его на самотек чревато развитием опухолевого процесса яичников.
Клинические проявления
Пока новообразование имеет незначительные размеры, о наличии заболевания можно не догадываться. По мере увеличения его в размерах появляются первые симптомы, к которым относят:
- Незначительное «потягивание» в нижнем сегменте живота, что особенно выражено при овуляции и перед месячными.
- Внезапно возникающие и внезапно исчезающие боли в животе, что многие женщины не берут во внимание.
- Периодическое отсутствие менструации, что никак не связано со стрессом или влиянием других факторов.
Когда опухоль достигает размеров рублевой монеты, появляются первые тревожные симптомы:
- Выраженная боль в животе, которая локализуется в конкретном месте, а при пальпации или резких движениях усиливается. При легком надавливании пальцами ощущается характерное уплотнение.
- Нарушение менструального цикла – месячные могут полностью отсутствовать, а могут исчезать лишь периодически.
- Вздутие кишечника, что связано со сдавливанием его стенок опухолью. Отмечается повышенное газообразование и нарушение стула, что проявляется в виде продолжительных запоров.
- Ухудшение общего самочувствия, снижение двигательной активности, постоянная усталость и отсутствие позитивного настроения.
- Стремительное похудение без видимых причин, при этом активно растет живот. Это связано с развитием асцита и накоплением свободной жидкости в брюшной полости.
- Присоединение одышки, которая усиливается при малейших физических нагрузках.

Такая симптоматика характерна для целого ряда заболеваний, поэтому не стоит сразу подозревать развитие аденокарциномы. Только диагностические мероприятия позволят точно поставить диагноз, что подскажет направление в лечении.
Классификация патологии
В зависимости от размеров и особенностей, аденокарцинома яичников бывает нескольких видов:
- Муцинозная – продуцирует выработку слизи, которой заполнены множественные камеры крупногабаритной кисты. Сопровождается нарушением работы яичника, изменением его структуры и высоким риском прорастания в органы брюшной полости.
- Серозная – самая агрессивная из всех видов опухолей. Имеет вид огромной многокамерной кисты, клетки которой способны синтезировать серозную жидкость, аналогичную по составу жидкости, имеющейся в маточной трубе. Опухоль способна провоцировать метастазы на самых ранних этапах прогрессирования, поражая органы брюшной полости и малого таза.
- Светлоклеточная аденокарцинома – один из самых агрессивных видов карциномы, который может быть как первичной опухолью, так и вторичной, образованной в ходе метастазирования других очагов светлоклеточного рака.
- Эндометриоидная – имеет плотную консистенцию и практически неподвижна. По составу напоминает клетки эндометрия. Длительное время остается незамеченной по причине отсутствия выраженной симптоматики.
Аденокарцинома может поражать как один яичник, так и сразу два. В таком случае шансы на полное выздоровление сводятся к нулю.
Стадии развития
Выделяют 4 стадии железистого рака яичника:
- Первая – опухоль расположена в пределах яичника, метастазы в брюшной полости отсутствуют.
- Вторая – опухоль выходит за границы яичника и может поражать другие органы малого таза и брюшной полости. В лимфатических узлах отмечаются единичные метастазы.
- Третья – опухоль активно поражает внутренние органы брюшной полости, но за ее границы не выходит. Отмечаются единичные метастазы в отдаленных лимфатических узлах и спинно-мозговой жидкости.
- Четвертая – раковые клетки с током лимфы проникают ко всем тканям и органам, нарушая их работу. Эта стадия имеет самый неблагоприятный прогноз и практически всегда заканчивается летальным исходом пациента.
Опасность заболевания в том, что в 90% всех случаев диагностируется оно исключительно на 3-4 стадии. Ранняя диагностика невозможна ввиду отсутствия причин для беспокойства.
Диагностика
Единственным способом распознать наличие онкологического процесса в органах малого таза – это профилактическое обследование. Нерожавшим женщинам достаточно консультироваться с гинекологом 1 раз в год и проходить УЗИ. Для рожавших женщин репродуктивного возраста потребуется обследоваться минимум 2 раза в год.
В перечень диагностических мероприятий входит:
- УЗИ яичников – показывает наличие новообразования, которое имеет нечеткие контуры и различную плотность.
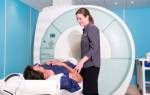
- МРТ и КТ – визуализирует опухоль с разных ракурсов, что позволяет всецело рассмотреть ее анатомическое строение, место локализации и взаимосвязь с другими органами малого таза и брюшной полости.
- Гистологическое исследование образца – посредствам биопсии рассматривают часть опухоли под микроскопом, что позволяет утверждать о степени ее онкогенности. Если имеются все признаки раковой опухоли, то гистологию делают после полного удаления опухоли.
- Пункция спинномозговой жидкости – показывает наличие/отсутствие раковых клеток в спинном мозге, что позволяет утверждать о степени распространенности онкологического процесса.
Также потребуется сдать анализ крови. Прогрессирующий онкологический процесс приводит к критическим изменениям состава крови. Увеличивается уровень лейкоцитов и лимфоцитов в частности, тогда как количественный состав тромбоцитов снижается до минимальных показателей.
Способы терапии
Вначале пациенту рекомендуется удалить опухоль, после чего назначается химиотерапия, которая позволяет уничтожить единичные метастатические очаги. Лучевую терапию практически не используют ввиду ее высокой агрессивности и способности негативно влиять на другие органы брюшной полости.
Химиотерапия
Использование химии является самым эффективным методом лечения большинства онкозаболеваний. Ее применяют в трех случаях:
- Первичная терапия – для сдерживания роста онкологической опухоли, пока пациент подготавливается к предстоящей операции. Цитостатики позволяют замедлить деление раковых клеток, что снизит область поражения.
- Вторичная терапия – назначается после того, как пациенту была удалена опухоль и есть необходимость в уничтожении раковых очагов в других органах. Химиотерапия, при благоприятном ее исходе, позволяет вывести человека в стойкую ремиссию и снизить риски развития рецидива.
- Паллиативная терапия – химиопрепараты позволяют выиграть время, притормозив развитие раковой опухоли. Используется в том случае, когда шансов на выздоровление нет.
Химиотерапия, помимо агрессивного воздействия на раковые клетки, подавляет работу всего организма. Проявляются побочные реакции, которые могут спровоцировать летальный исход. Повышенная нагрузка на печень, почки, сердечно-сосудистую систему, которые могут давать сбой в работе на любом этапе лечения.
Оперативное вмешательство
Объем оперативного вмешательства полностью зависит от стадии прогрессирования заболевания. Для первой и второй стадии характерно удаление опухоли вместе с яичником и маточной трубой. Это позволяет не только сохранить репродуктивную функцию организма, но и способствует поддержанию работы гормональной системы.
В более запущенных случаях показана резекция опухоли вместе с маткой, маточными трубами и яичниками. При наличии четвертой стадии в удалении нуждается большой сальник – оболочка, покрывающая органы брюшной полости. Пораженные лимфатические узлы также иссекаются.
Операция полостная, длится около 40-50 минут. Период реанимации составляет 2-3 дня, после чего пациентку переводят в общую палату и продолжают лечение с помощью медикаментов.
Успех хирургического вмешательства зависит от состояния здоровья женщины, а также масштабов поражения внутренних половых органов. По завершению реабилитационного периода назначается химиотерапия.
Возможные осложнения и рецидивы
Самым опасным осложнением аденокарциномы является распространение метастаз в жизненно важные органы, что приводит к формированию новых очагов рака. Страдают легкие, что приводит к развитию дыхательной недостаточности. Печень и почки перестают выполнять свои функции в полном объеме, что также ухудшает состояние здоровья.
Аденокрацинома хорошо реагирует на химиотерапию, однако после нескольких курсов могут проявляться различные осложнения, связанные с масштабной интоксикацией организма. В 15% случаев летальный исход наступает не по причине прогрессирования раковой опухоли, а в результате ее лечения химией.
В группу риска попадают женщины в период менопаузы. На фоне эндокринных нарушений работа всего организма изменяется, развиваются хронические и острые заболевания, которые при лечении рака яичников только усугубляются и увеличивают риски развития летального исхода.
Прогноз
В большинстве случаев прогноз аденокарциномы неблагоприятный, так как опухоль имеет агрессивное течение и крайне быстро дает метастазы по всему организму. Пятилетняя выживаемость составляет 85% только при наличии первой-второй стадии. Начиная с третьей стадии прогрессирования заболевания продолжительность жизни сугубо индивидуальна.
Это еще раз подчеркивает важность и необходимость профилактики заболевания, а также ежегодной диагностики внутренних половых органов.
Меры профилактики
Полностью исключить возможность развития рака яичников невозможно, так как есть целый спектр факторов, влияющих на патологический процесс. Для снижения рисков онкозаболевания необходимо:
- Ежегодно посещать гинеколога и проходить нужную диагностику.
- При наличии хронических воспалительных процессов или других заболеваний, способных провоцировать развитие атипичных опухолей, врача посещают 2-3 раза в год и тщательно следят за состоянием здоровья.
- Следует обращать внимание на болезненные ощущения в животе, его увеличении в нижнем сегменте и другие симптомы, которые указывают на проблемы с внутренними половыми органами.
- При развитии эндокринных патологий крайне важно контролировать массу тела, так как жировая ткань способна самостоятельно увеличивать уровень эстрогенов в организме.

Только пристальный контроль состояния здоровья и консультации специалиста помогут сохранить жизнь и репродуктивную функцию.
Частые вопросы
Каковы причины развития аденокарциномы яичника?
Причины развития аденокарциномы яичника могут быть разнообразны, включая генетическую предрасположенность, наличие определенных мутаций генов, возрастные факторы, использование гормональных препаратов и ожирение.
Какие симптомы обычно сопровождают аденокарциному яичника?
Симптомы аденокарциномы яичника могут включать боли внизу живота, учащенное мочеиспускание, изменения в менструальном цикле, увеличение объема живота, постоянную усталость и потерю аппетита.
Какие методы лечения применяются для борьбы с аденокарциномой яичника?
Лечение аденокарциномы яичника может включать хирургическое удаление опухоли, химиотерапию, лучевую терапию, таргетированную терапию и иммунотерапию в зависимости от стадии заболевания и других факторов.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при появлении необычных симптомов, таких как внезапное увеличение живота, боли в тазовой области, изменения в мочеиспускании или нарушения менструального цикла. Раннее обнаружение аденокарциномы яичника повышает шансы на успешное лечение.
СОВЕТ №2
Поддерживайте здоровый образ жизни, включая регулярные физические упражнения, здоровое питание и отказ от курения. Это может помочь снизить риск развития аденокарциномы яичника и улучшить общее состояние организма.
СОВЕТ №3
Изучите возможности лечения, включая хирургическое вмешательство, химиотерапию и лучевую терапию. Обсудите с врачом все варианты и выберите наиболее подходящий метод лечения в вашем конкретном случае.