Палиативное лечение предполагает прием сильных обезболивающих препаратов, которые помогают облегчить состояние больного. Обезболивающие при онкологии отличаются от тех, которые показаны здоровым людям. На последних стадиях рака используются наркотические анальгетики, воздействующие на центры формирования боли в коре головного мозга.
Причины и механизм боли при онкологическом заболевании
По мере роста и увеличения в размерах опухоль оказывает давление на близлежащие ткани и органы, раздражая периферические нервные рецепторы. При онкологии последней стадии, когда организм поражается метастазами, боли могут быть вызваны нарушением в работе головного мозга и всех жизненно важных органов.
Причины зависят от этиологии болевых ощущений:
- Соматические – образуются при поражении кровеносных сосудов, сухожилий и связок, нервов. Боль носит тупой, приглушенный, но постоянный характер.
- Психогенные – формируются на фоне эмоционального угасания, когда человек осознает неизбежность своего положения. Боли различной локализации и интенсивности, что невозможно устранить с помощью медикаментозной терапии.
- Висцеральные – связаны с опухолями в грудине и брюшине. Сопровождаются чувством распирания, не имеют четкой локализации (разлитая боль).
- Невропатические – образуются при поражениях центральной и периферической нервной системы.
Механизм развития боли связан с раздражением нервных рецепторов и неправильным восприятием информации, в ответ на которую головной мозг формирует болевой приступ.
Онкобольные очень мучаются и страдают. Смерть наступает не от прогрессирования самого рака, а от невозможности терпеть мучения и истощения организма. Облегчить такое состояние помогают лекарства.
Виды препаратов
Выбор того или иного лекарственного средства напрямую зависит от некоторых показателей:
- Стадия рака и особенности его течения у пациента – чем прогрессивнее заболевание, тем более сильные анальгетики понадобятся.
- Индивидуальные особенности организма – оценивается степень эффективности и вероятность развития аллергической реакции.
- Сочетание с другими препаратами в комплексной терапии.
Используется трехступенчатая лестница обезболивания онкобольных, рекомендованная ВОЗ:
- При слабой, периодической боли – назначают препараты группы неопиоидных анальгетиков.
- При выраженной постоянной боли – опиоидные анальгетики непродолжительного воздействия.
- При сильной боли, которая может спровоцировать развитие болевого шока – опиоидные анальгетики пролонгированного воздействия.
Из группы неопиоидных анальгетиков при наличии онкологии могут назначаться такие препараты:
- Ибупрофен;
- Парацетамол;
- Нимесил;
- Кеторолак;
- Аналгос.
Эти препараты находятся в свободном доступе и применяются по назначенной доктором схеме.
Опиоидные препараты продают строго по рецепту или выдают в поликлинике, где пациент стоит на учете.
Категорически запрещено заниматься самолечением, а также увеличивать дозировки. Это может спровоцировать развитие ряда побочных эффектов, что ухудшит состояние больного.
Врачи назначают прием анальгетиков на постоянной основе, но некоторые пациенты принимают их только тогда, когда проявляется боль. Это большая ошибка, поскольку терапевтический эффект достигается только при длительном приеме лекарств, обозначенном в инструкции.
Степени боли и препараты
Выбор того или иного лекарства зависит от степени неприятных ощущений. У каждого пациента имеется свой болевой порог, что является сугубо индивидуальным показателем. Поэтому доктор подбирает те препараты, которые способны купировать боль у конкретного пациента.
Слабовыраженная боль
Назначаются анальгетики из группы НПВС, которые справляются с болью, жаром, отечностью. Самыми эффективными из них являются:
- Анальгин;
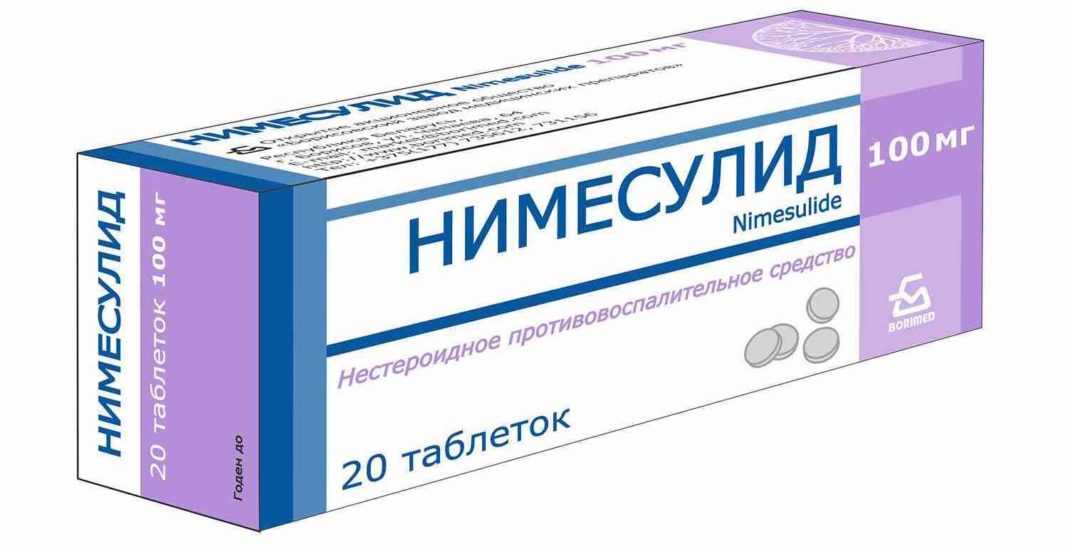
- Нимесулид;
- Парацетамол.
Их употребляют в виде таблеток, начиная с минимальных дозировок. Курс приема рассчитан так, что терапевтический эффект достигается при накоплении в организме всех веществ лекарства. Выбор дозы зависит от возраста, массы тела и склонности к аллергическим реакциям.
Поскольку таблетки абсорбируются из пищеварительного тракта, их прием осуществляется после приема пищи. Метаболизм клетками печени диктует необходимость параллельно принимать гепатопротекторы.
Усилить эффективность препаратов НПВС может папаверин, который купирует спазм сосудов и способствует активному усвоение микроэлементов лекарства.
В качестве вспомогательных лекарств, которые назначаются для снижения нагрузки на все органы и системы, являются:
- Кортикостероиды – улучшают аппетит и усиливают обезболивающий эффект.
- Противосудорожные – препятствуют спазму сосудов и гладких мышц.
- Нейролептики – купируют приступы тошноты и рвоты, усиливая анальгезирующий эффект.
- Миорелаксанты центрального действия – расслабляют организм, нормализуя сон.
Необходимость использования того или иного лекарственного средства обусловлена особенностями течения онкологического заболевания.
Выраженная боль во всем теле
Нестероидные противовоспалительные средства не способны обезболить до нужного состояния, поэтому назначаются слабые опиоидные препараты, содержащие наркотические вещества. Их принцип действия основан на воздействии на центры формирования боли в головном мозге, что вызывает полное отсутствие неприятных ощущений в теле.
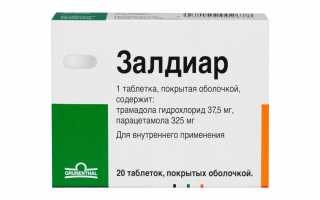
В последнее время в терапии онкобольных использовали препарат Трамадол. Сейчас склоняются к использованию лекарства Залдиар, который содержит минимальные дозы опиоида в сочетании с Парацетамолом, что позволяет достичь комплексного терапевтического эффекта.
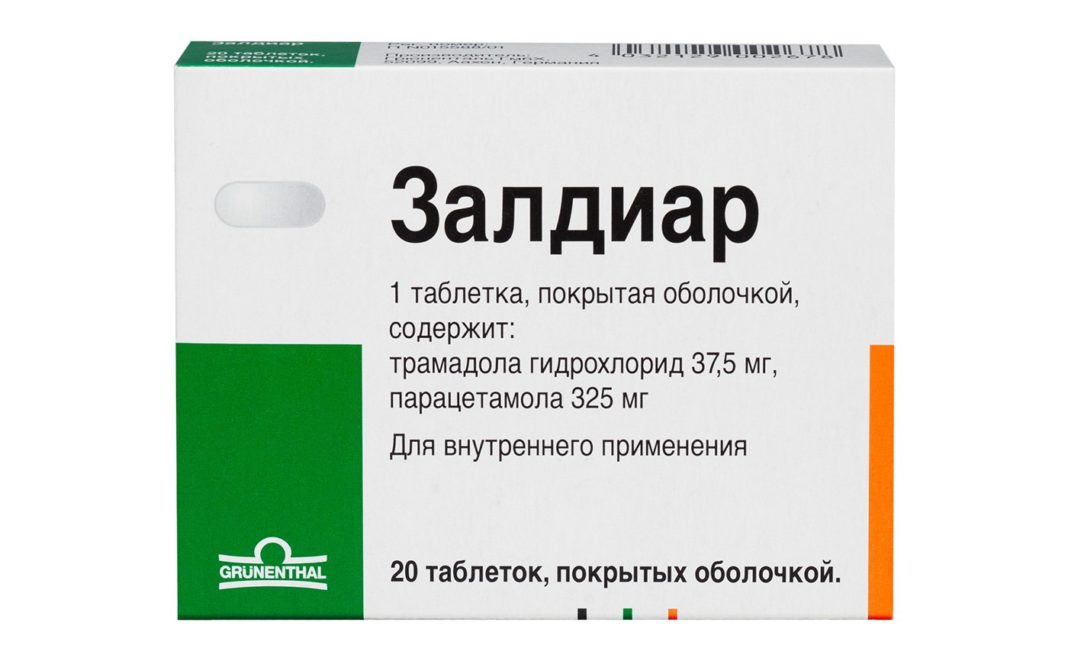
Трамадол может одновременно вводиться вместе с Димедролом в виде инъекции. Это ускорит процесс обезболивания и снизит нагрузку на пищеварительный тракт.
Сильная, невыносимая боль
Когда пациент находится на грани, нужно максимально быстро нормализовать состояние. Для этого используют такие наркотические препараты, как:
- Пиритрамид;
- Трамадол;
- Фентонил;
- Морфин.
Последний препарат является самым быстродействующим. Его терапевтическая эффективность сохраняется в течение 5-6 часов.
Опиоидные анальгетики комбинируют с неопиоидными, что позволяет достичь максимального обезболивающего эффекта.
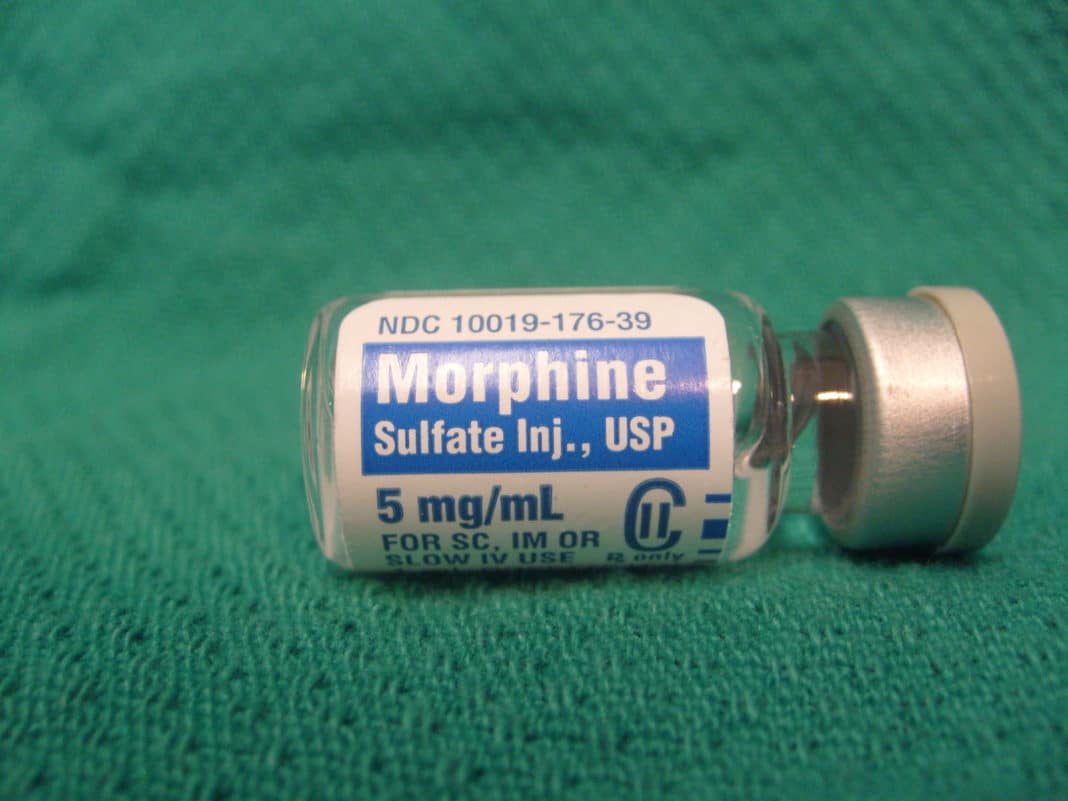
Ключевым недостатком всех опиоидов является привыкание. Клетки организма не могут больше существовать без лекарства, которое купирует боль. Развивается медикаментозная зависимость, которая проходит только после наступления летального исхода.
Выбор способа введения лекарства
В том случае, когда нет проблем с желудочно-кишечным трактом и печенью, рекомендуют использовать таблетки для перорального приема. Для снижения раздражения слизистой оболочки желудка параллельно назначается препарат Омепразол.
Уколы позволяют снизить боль в кратчайшие сроки. Первые заметные результаты проявляются спустя 3-5 минут после введения, что эффективно при острых приступах боли.
В некоторых случаях могут назначаться пластыри с обезболивающим эффектом. Они крепятся на кожу, через которую происходит процесс медленного всасывания лекарства. Терапевтический эффект проявляется по накопительной системе, когда анальгетика в организме достаточно.
При наличии умеренных и постоянных болей таблетки могут комбинироваться с инъекциями для достижения максимального эффекта. Выбор наиболее оптимального средства и способа введения в организм зависит от рекомендаций доктора.
В том случае, когда опиоидный препарат перестал давать желаемый эффект, его могут заменять аналогом. Начальная доза должна быть несколько ниже той, которая употреблялась до этого.
Если терапевтический эффект отсутствует полностью, об этом в обязательном порядке осведомляют врача. Производится корректировка лечения и замена некоторых лекарств.
Обезболивающие при онкологии в домашних условиях
В том случае, когда палиативное лечение осуществляется в домашних условиях, необходимо:
- Указать человека, который будет давать лекарства больному в соответствии с назначением доктора. Этот человек должен быть адекватным и ответственным за возможные негативные проявления.
- Получить лекарства и рекомендованную дозировку, согласно которой нужно вводить препарат в организм больного.
- Соблюдать все правила и нормы в отношении ухода за больным.
Категорически запрещено оставлять лекарства, особенно опиоидного типа, в непосредственной близости к онкобольному. Под воздействием паники и привыкания человек может употребить все таблетки за один прием, что спровоцирует развитие летального исхода. Медикаменты лучше всего хранить в ящике под ключом, куда имеет доступ только один человек, несущий ответственность за состояние здоровья больного.
Прием лекарств осуществляется в соответствии с рецептом доктора. Самостоятельно изменять дозировки, отменять прием лекарства или заменять его аналогом не рекомендуется, так как это может пагубно отразиться на состоянии здоровья больного.
Некоторые пациенты, которые страдают психическими расстройствами, могут имитировать прием лекарств. Это диктует необходимость использования только инъекционного способа введения лекарств в организм.
Как получить обезболивающие препараты
Нестероидные противовоспалительные препараты находятся в свободном доступе и приобретаются в аптеке. Опиоидные анальгетики выдаются на руки только при утверждении начальника медицинской части поликлиники. Для этого больной или его родственники пишут заявление, в котором просят выдать соответствующие лекарства. Заявление подписывает лечащий врач, аргументируя выбранную дозировку и кратность приемов. Далее заявление рассматривается начмедом, после чего лекарства выдаются на руки семье больного.
Такая схема достаточно длительная, поэтому в некоторых случаях прибегают к помощи лечащего врача, чьи действия базируются на ступенчатом использовании медикаментов, учитывая интенсивность болевых ощущений. Назначение лекарств осуществляется всего один раз. Вначале вводят препараты группы НПВС, после чего добавляют небольшую дозу Трамадола. Кратность приема лекарств – 3 раза в сутки.
При усилении болей Трамадол назначают 2 раза в сутки, дополняя его Парацетамолом. Запущенные формы онкологического процесса и невыносимая боль диктуют необходимость введения Фентанила и Морфина.
В дальнейшем лечащий врач вправе самостоятельно выписывать нужное количество обезболивающих лекарств, что контролируется начальником медчасти. Лекарства на руки выдаются только родственникам. Льготные очереди на получение медикаментов оформляются через Управление труда и социальной защиты населения.
Частые вопросы
Какие особенности у обезболивающих при онкологии?
Обезболивающие при онкологии имеют свои особенности из-за характера боли, который может быть непостоянным и изменчивым. Также у пациентов с онкологическими заболеваниями часто возникают сопутствующие симптомы, такие как тошнота, слабость, и депрессия, которые также требуют учета при выборе обезболивающих препаратов.
Какие виды обезболивающих используются при онкологии?
Для облегчения боли при онкологии могут применяться различные виды обезболивающих, включая ненаркотические анальгетики (например, парацетамол), слабые опиоиды (такие как трамадол), сильные опиоиды (например, морфин), а также адъювантные препараты (например, антидепрессанты или противоэпилептические препараты), которые могут усиливать действие основных обезболивающих средств.
Полезные советы
СОВЕТ №1
Обратитесь к врачу, чтобы получить рекомендации по выбору обезболивающих препаратов, учитывая индивидуальные особенности вашего состояния и степень болевого синдрома.
СОВЕТ №2
Изучите различные виды обезболивающих препаратов, такие как немедикаментозные методы (массаж, физиотерапия), неопиоидные препараты (парацетамол), слабые опиоиды (трамадол) и сильные опиоиды (морфин), чтобы понять их особенности и эффективность при онкологических заболеваниях.
СОВЕТ №3
Соблюдайте рекомендации по регулярному приему обезболивающих препаратов, чтобы поддерживать стабильный уровень облегчения боли и улучшить качество жизни в период лечения онкологии.