Опухоль селезенки – это новообразование, состоящее из морфологически измененных клеток. Прорастает в паренхиму селезенки. Обычно имеет бессимптомное течение, что затрудняет его диагностику на ранних стадиях.
Этиология заболевания
Злокачественные опухоли селезенки у человека появляются вследствие генетических мутаций, происходящих в клетках органа. Причины развития опухоли селезенки до конца не установлены.
Выделяют следующие факторы риска развития первичного новообразования:
- Возраст. Со временем человеческий организм изнашивается, поэтому повышается вероятность клеточных мутаций. Поэтому к развитию раковых заболеваний сильнее всего предрасположены люди старше 60 лет.
- Пол. Рак селезенки чаще всего развивается у мужчин.
- Семейный анамнез. В группу риска входят люди, у близких родственников которых было диагностировано новообразование в области селезенки.
- Ослабление иммунитета. К этому могут привести частые хронические заболевания.
- Воздействие на организм полициклических ароматических углеводородов, никотина.
- Проникновение в организм некоторых инфекционных агентов. В частности, вирусов краснухи, герпеса, цитомегаловируса.
- Прямое повреждение паренхимы селезенки вследствие механических травм.
Появление вторичных опухолей в области селезенки обусловлено другой причиной — наличием других видов рака в организме. В таком случае новообразование в этом органе является дочерним, метастазирующим. Но метастазы в селезенке появляются довольно редко. Обычно это происходит при раке кожи, легких, яичников.
Классификация патологии
Опухоли селезенки классифицируются по морфологическому строению, очага расположения и степени агрессивности. Если она является единственной и ее появлению не предшествовали другие новообразования, ее называют первичной. Если патологический процесс в селезенке вызван системным лимфопролиферативным процессом в организме, говорят о вторичной опухоли.
По морфологическому составу опухоли подразделяются на следующие разновидности:
- Васкулярное новообразование. Состоит из клеточных элементов сосуда органа. Чаще всего встречаются первичные лиенальные опухоли. Обычно такие новообразования являются одиночными и достигают крупных размеров – до 20 мм. По агрессивности могут быть доброкачественными и злокачественными.
- Лимфоидная опухоль. Развивается из клеток, которые образуют лимфоидную ткань. В большинстве случаев протекают совместно с поражением других органов лимфатической системы. Такие новообразования могут встречаться при доброкачественных и злокачественных лимфопролиферативных и лимфоподобных патологиях.
- Нелимфоидное новообразование. Оно образуется из жировой, мышечной, соединительной, а иногда даже эмбриональной ткани. Также встречаются доброкачественные и злокачественные формы патологического процесса.
В зависимости от агрессивного новообразования, оно может быть доброкачественным или злокачественным. В первом случае опухоль не является раковой, зачастую медленно увеличивается в размерах. О необходимости ее удаления решает лечащий врач. Злокачественная опухоль может быть быстро или медленно прогрессирующей.
Патогенез
В основе механизма развития первичных и вторичных новообразований находится неопластическая конверсия клеток и онкогенез. Из-за воздействия факторов, приводящих к мутациям, нарушается структура ДНК, антигенный состав тканей меняется. Нарушаются механизмы, которые регулируют деление, рост и гибель клеток. В результате этого они начинают быстро делиться, приводя к образованию патологических узлов.
Клетки опухоли продолжают делиться, поэтому она увеличивается в размерах. Доброкачественное новообразование может сдавливать соседние органы, приводя к нарушению их функционирования. А злокачественные опухоли могут прорастать в соседние ткани.
При наличии других опухолевых процессов в организме, патогенные клетки могут попасть в селезенку вместе с лимфой. Из них начнется образование новой опухоли – метастазы.

Клинические проявления
Как и при других онкологических процессах, при опухолях селезенки у человека симптомы могут отсутствовать в течение длительного времени. На начальных стадиях появляются незначительные признаки – повышенная утомляемость, снижение работоспособности, депрессивные состояния, ухудшение аппетита.
Со временем размеры новообразования увеличиваются, поэтому появляются и другие симптомы:
- Тяжесть под ребрами слева – в месте расположения селезенки.
- Чувство распирания живота. Обычно оно усиливается после принятия пищи и в лежачем положении тела.
- Увеличение живота с одной стороны. Поначалу это может быть незначительным, но со временем такая асимметрия становится очень выраженной.
- Субфебрильная температура. Она может быть постоянной или только в определенные часы.
- Болевые ощущения. Локализуются преимущественно с левой стороны. Но если опухоль достигла крупных размеров, может отдавать в центральную и правую часть живота. Также неприятные ощущения могут иррадиировать в плечо.
Если опухоль селезенки достигла гигантских размеров, что обычно бывает на поздних стадиях рака, появляются более выраженные симптомы – болезненное или затрудненное мочеиспускание, устойчивая артериальная гипертензия, отеки ног.
Диагностика
Обычно диагностика опухолей селезенки затруднена. Это обусловлено тем, что заболевание сопровождается без явно выраженной симптоматики. Часто новообразование обнаруживается случайно при профилактических осмотрах. Если есть подозрение на наличие опухолей селезенки, назначаются следующие обследования:
- УЗИ селезенки. Довольно информативный метод, который позволяет визуализировать паренхиму, оценить размеры органа. При необходимости УЗИ совмещают с УЗГД, который позволяет определить скорость кровотока в артериях и венах.
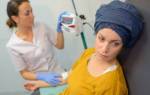
- Компьютерная томография (КТ) брюшной полости. Это самый точный и информативный метод. Позволяет поставить точный диагноз у 95% пациентов. Внутривенно вводится контрастный препарат, который не накапливается некротическими очагами. И при проведении КТ эти очаги заметно отличаются от неизмененной паренхимы.
- Целиакография. Внутривенно вводится контраст, после чего выполняется серия рентгенологических снимков. За счет этого становится возможной оценка состояния артерий органов брюшной полости. Если имеется новообразование, на снимке будет виден участок без сосудов или артерии будут смещены в сторону.
- Анализ на гистологию. Проводится для определения агрессивности новообразования – его доброкачественность или злокачественность. Злокачественный процесс диагностируется, если в составе опухоли присутствуют атипичные клетки.
- Общий анализ крови. При опухолях селезенки повышается СОЭ и снижается уровень эритроцитов в крови.
- Биохимический анализ крови. Показывает снижение уровня общего белка, увеличение количества мочевины.
- Коагулограмма. Отмечается повышенная свертываемость крови, из-за чего наблюдается склонность к тромбозам.
Опухоли селезенки дифференцируют от других заболеваний органа – абсцесс, паразитарные и непаразитарные кисты. Также их необходимо дифференцировать от аутоиммунных патологий, гемолитической анемии, рака желудка/поджелудочной железы и прочих заболеваний. Поэтому для постановки правильного диагноза необходимо посетить иммунолога, онколога, гастроэнтеролога, инфекциониста.
Тактика лечения
Лечение опухолей селезенки человека выполняется при помощи хирургических методов вне зависимости от типа новообразования и его агрессивности. Также попутно могут использоваться и химиотерапия, лучевая и таргетная терапии. Мониторинг за ростом опухоли проводится крайне редко, обычно новообразование иссекается как можно быстрее после его обнаружения.
Оперативные методы лечения
Врач подбирает оптимальный метод удаления новообразования с учетом его размера, положения, прорастания в соседние ткани. Чаще всего для иссечения опухолей селезенки применяется один из следующих хирургических методов:
- Удаление селезенки. Операции по сохранению органа проводятся только в случае небольших доброкачественных новообразований. Удаление выполняется атипически без учета сегментарного строения селезенки. Это позволяет сохранить большую часть лиенальной паренхимы органа. Во время резекции селезенки используются такие инструменты: ультразвуковые ножницы, системы лигирования и прочие.
- Спленэктомия. Это лапараскопический метод, не такой травматичный, как резекция селезенки. Предполагает резекцию только опухоли и возможно тканей, которые к ней прилегают. В случае злокачественного новообразования после спленэктомии обязательно проводится химиотерапия.
Вопрос удаления или сохранения селезенки решается индивидуально для каждого конкретного случая.
Химио- и лучевая терапии
Иногда для лечения рака селезенки проводится химиотерапия. Она предполагает введение лекарственных средств внутривенно для уничтожения опухолевых клеток. Однако вместе с тем такие препараты уничтожают и здоровые клетки, поэтому у такой процедуры существуют многочисленные противопоказания.
Тип применяемых препаратов, их дозировка и курс лечения зависит от индивидуальных особенностей протекания заболевания. Иногда химиотерапию сочетают с хирургическими методами и проводят ее до или после оперативного вмешательства.
Также может использоваться лучевая терапия, которая также направлена на уничтожение раковых клеток. Но в этом случае применяется рентгеновское излучение или протонная терапия. Такой метод используется на ранних стадиях заболевания как самостоятельный. А на более поздних стадиях его сочетают с химиотерапией. Также при помощи лучевой терапии можно бороться с симптомами, которые вызывают метастазы.
Таргетная терапия
Представляет собой применение таргетных препаратов, которые нарушают механизм действия таргетных молекул, нужных для роста опухоли и распространения раковых клеток по организму. Такая терапия очень эффективная и менее травматичная для здоровых клеток.
Во время лечения применяются химические субстанции, которые воздействуют преимущественно на какой-то белок или фермент, несущий мутации или генетические изменения.
Возможные осложнения
Когда появляется опухоль в организме, начинается процесс накопления продуктов азотистого обмена. Это может привести к почечной недостаточности, замедлению сердечного ритма и прочим нарушениям. Также у людей с опухолью селезенки может развиться плеврит, асцит.
Если опухоль быстро прогрессирует, увеличиваясь в размерах, может случиться разрыв селезенки. Начнется внутреннее кровотечение, что может привести к летальному исходу.
Клетки опухоли могут распространиться по всему организму, вызвав метастазы головного, спинного мозга и других органов. Очаги в грудных лимфоузлах могут вызывать кашель, проблемное дыхание, болевые ощущения за грудиной.
Прогноз
Селезенка не является жизненно важным органом. Поэтому после ее удаления, человек сможет продолжить жить дальше.
Однако прогноз зависит от типа опухоли, ее стадии и агрессивности. Также на прогноз может повлиять возраст больного, сопутствующая анемия, тромбоцитопения и прочие факторы.
Своевременная диагностика и лечение заболевания позволяют добиться полного выздоровления. Чем раньше удалить опухоль, тем выше шансы пятилетней выживаемости у больного. При неоперабельных опухолях прогноз неблагоприятный, человек может прожить еще около 1 года.
Профилактика патологии
Поскольку злокачественные новообразования селезенки связаны с инфекциями – гепатитом C, ВИЧ-инфекциями, то профилактические меры подразумевают предотвращение инфекционного заражения:
- Заниматься сексом только с презервативами. Отказаться от беспорядочных половых контактов.
- Делать пирсинг или тату только в проверенных салонах.
- При необходимости сделать укол использовать только новую иглу.
Также необходимо следить за своим весом. Избыточная масса тела может привести к развитию неходжскинской лимфомы. Поэтому необходимо правильно питаться и поддерживать вес в нормальных пределах.
Частые вопросы
Какие симптомы могут указывать на опухоль селезенки?
Опухоль селезенки может проявляться симптомами, такими как увеличение размеров живота, болезненность в левом верхнем квадранте живота, учащенное кровотечение и склонность к синякам, повышенная утомляемость, потеря аппетита и веса. В случае появления подобных симптомов, необходимо обратиться к врачу для диагностики.
Какие методы диагностики используются для выявления опухоли селезенки?
Для выявления опухоли селезенки могут применяться различные методы диагностики, такие как ультразвуковое исследование, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), пункционная биопсия и лабораторные анализы крови. Комбинация этих методов позволяет более точно определить наличие опухоли и ее характеристики.
Полезные советы
СОВЕТ №1
Внимательно следите за симптомами, такими как увеличение размера селезенки, боль или дискомфорт в верхней левой части живота, частые инфекции или кровотечения, усталость и слабость. Если вы замечаете подобные признаки, обратитесь к врачу для дальнейших обследований.
СОВЕТ №2
Проводите регулярные медицинские осмотры и обследования, особенно если у вас есть предрасположенность к заболеваниям селезенки или вы сталкивались с факторами риска, такими как инфекции или травмы.
СОВЕТ №3
Обратите внимание на изменения в крови, такие как непроходящая анемия, тромбоцитопения или лейкопения, которые могут быть связаны с заболеваниями селезенки. Регулярные анализы крови могут помочь вовремя выявить патологии.