Субмукозная миома – это доброкачественное новообразование, состоящая из гладкомышечного миометрия, которая располагается в подслизистом слое матки. Развитие и рост опухоли связано с нарушением гормонального баланса и явным преобладанием прогестерона. Начальные стадии заболевания протекают бессимптомно. Первые признаки проявляются при больших размерах опухоли. Требует комплексного лечения и гормонотерапии.
Что такое субмукозная миома?
Эта опухоль развивается у женщин на фоне гормонального сбоя, что возможно во всех возрастах. Опухоль представляет собой новообразование из гладкомышечного миометрия, при росте которого непропорционально увеличивается толщина матки. Она является доброкачественной по природе, но от этого опасности для здоровья не меньше.
Гормонозависящее новообразование влияет на менструальный цикл, не позволяет женщине забеременеть и выносить ребенка. Деформация матки при стремительном росте опухоли провоцирует давление на близлежащие органы, вызывая нарушения в их работе. Отмечается учащенное мочеиспускание и продолжительные запоры, что говорит о патологическом состоянии мочевого пузыря и кишечника.
Опухоль прорастает не в полость матки, а наружу. Это сопровождается рядом болезненных ощущений, что не свойственно для остальных видов миом. По структуре субмукозная миома плотная. Ее узлы переплетаются между собой волокнами гладкомышечного миометрия. При пальпации развивается острая боль, сковывающая всю брюшину.
Причины возникновения патологии
Ключевая причина, по которой начинают разрастаться субмукозные узлы – это снижение чувствительности миометрия к гормонам, а также выраженный гормональный дисбаланс в сторону снижения синтеза женских половых гормонов. Другими причинами и предпосылками считаются:
- Генетическая предрасположенность – если у пациентки в роду по женской линии имеются случаи опухолевого процесса, то риски развития миомы увеличиваются в несколько раз.
- Частые травмы миометрия – гладкомышечные волокна очень чувствительны к травмам. Частые выскабливания, аборты и другие хирургические вмешательства приводят к истончению миометрия, что запускает естественные процессы регенерации, под воздействием которых клетки начинают хаотично и неконтролируемо делиться, образуя опухоль.
- Наличие хронических воспалительных процессов в половых органах – оофорит, сальпингит и другие заболевания провоцируют активизацию местного иммунитета, под воздействием которого могут развиваться неконтролируемые процессы деления клеток.
- Гормональный сбой – когда соотношение между прогестероном и эстрогеном в организме нарушено, органы половой системы начинают работать неправильно, что запускает патологические процессы в матке.
- Психоэмоциональная нестабильность – частые стрессы провоцируют увеличение синтеза одних гормонов и подавление выработки других. Это приводит к гормональному дисбалансу, что пагубно сказывается на естественных процессах в матке.
- Наличие аутоиммунных заболеваний и эндокринных нарушений, которые провоцируют сбой в работе всего организма.
- Неконтролируемый и самопроизвольный прием гормональных препаратов, что приводит к неправильной работе эндокринной системы.
- Малоподвижный образ жизни, который провоцирует развитие застойных процессов в органах малого таза, что является предрасполагающим фактором для развития опухолевого процесса.

В группу риска попадают женщины, страдающие сахарным диабетом, ожирением, гипотиреозом. Субмукозная миома никогда не развивается в период климакса, а на фоне угасания репродуктивной системы уже имеющиеся узлы деградируют.
Заболевание распространено среди женщин 30-40 лет, особенно в период после родоразрешения, когда гормональный фон постепенно приходит в норму.
Симптомы
Первичные формы заболевания, когда опухоль находится в пределах 2-3 см в диаметре, клинически проявления полностью отсутствуют. Патология обнаруживается случайно при проведении планового или внепланового УЗИ. По мере роста миомы оказывается давление на саму матку и органы, расположенные в непосредственной близости к ней. Это сопровождается такими симптомами, как:
- ощущение инородного тела в животе;
- неприятные и болезненные ощущения при пальпации нижнего сегмента живота;
- нарушение менструального цикла;
- появление кровяных выделений, не связанных с менструацией;
- боль и дискомфорт при половом акте, снижение полового влечения;
- болезненная менструация, которая длится более 7-8 дней;
- обильное выделение крови со сгустками;
- невозможность длительное время зачать ребенка;
- самопроизвольные выкидыши и замершая беременность на ранних сроках.

Ключевой симптом, на который обращают внимание все женщины – это появление кровяных выделений в середине цикла и острая болезненность живота. Это указывает на травматизм опухоли и ее кровоточивость, что возможно при сильных физических нагрузках, травмах живота, падениях, ударах.
Невозможность забеременеть – второй признак наличия миомы, что диктует необходимость прохождения обследования. Если при незащищенных половых актах беременность не наступает через 1 год, то нужно серьезно заняться поиском причины.
Каждая менструация сопровождается сильными спастическими болями, головокружением, тошнотой и поносом. Спазмы охватывают всю брюшную полость и поясницу, сковывая движение. Без спазмолитиков и анальгетиков состояние не улучшается. Может развиваться кровотечение, когда под воздействием сокращения матки опухоль травмируется.
Когда опухоль достигает внушительных размеров (более 5 см в диаметре), клинические проявления стремительно нарастают. Боли носят не периодический, а хронический характер, может увеличиваться объем живота. Это требует немедленной диагностики и комплексного лечения, в противном случае осложнений не избежать.
Критерии классификации видов заболевания
В зависимости от того, из скольких узлов состоит миоматоз, опухоль бывает одиночная и множественная. Одиночная субмукозная миома обычно стремительно увеличивается в размерах, а множественный опухолевый процесс протекает в замедленной форме. Выделяется один лидирующий узел, который имеет наибольшие габариты. Обычно именно его обследуют при взятии биопсии.
По габаритам опухоли различаются:
- Мелкие (1-2 см) – соответствуют первому месяцу беременности.
- Средние (2-5 см) – выглядят на 10-11 недель беременности.
- Крупные (свыше 6 см) – соответствуют 12 и более неделям беременности.
Исходя из места локализации, миома бывает шеечной, расположенной в шейке матке (редко), и маточной, расположенной непосредственно в миометрии матки.
По морфологическим признакам опухоль бывает нескольких видов:
- подслизистая простая, без видоизменений;
- пролиферирующие узлы с очагами полиферации;
- предсаркомные опухоли.
Такая классификация способствует получению максимум данных при диагностике, что в дальнейшем влияет на выбор способа лечения.
Методы диагностики
Клинические проявления не являются ключевым аспектом в постановке диагноза, так как проявляются не у всех пациенток. Упор делается на физикальное и инструментальное обследование. Пациентку осматривают на гинекологическом кресле, фиксируя наличие болезненных ощущений при пальпации области матки. Дальнейшая диагностика осуществляется по схеме:
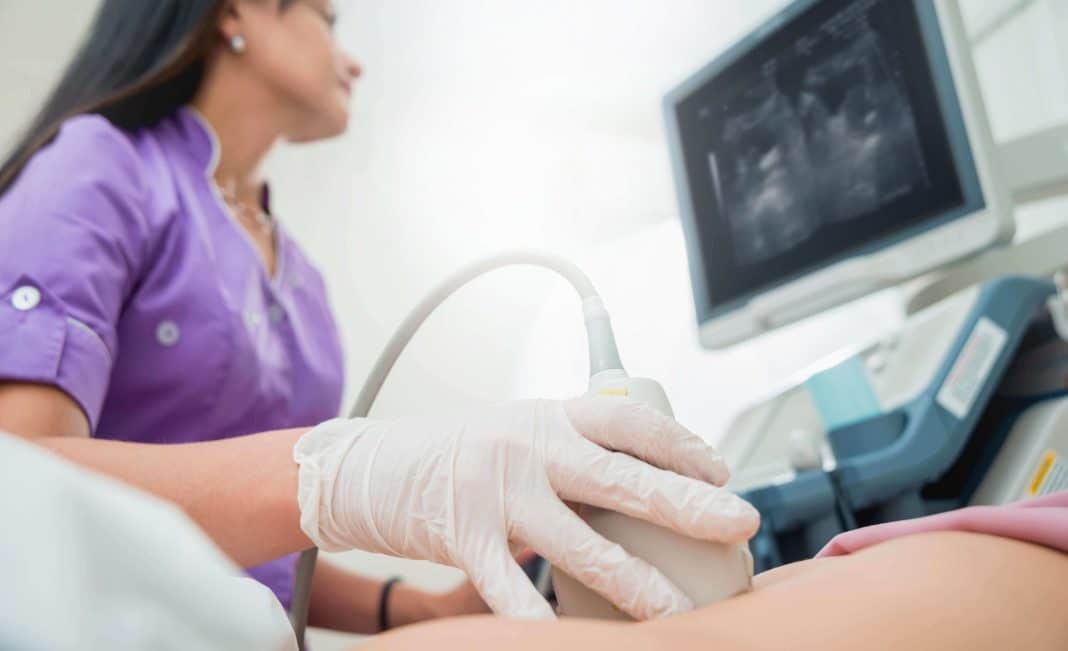
- УЗИ органов малого таза – показывает наличие уплотнения мышечного слоя матки, а также наличие новообразований. В обязательном порядке оценивают размеры яичников, так как на фоне прогрессирования гормоназависящей опухоли может образовываться поликистоз.
- Трансвагинальное УЗИ – визуализирует количественный состав узлов, их структуру и эхо-признаки.
- Гистероскопия – аппарат вводится непосредственно в полость матки, что позволяет детально рассмотреть наличие узлов, их форму.
- МРТ и КТ – используются при множественной миоме. Показывают наличие точного количества опухолей, что влияет на решение о полной резекции органа.
Общий анализ крови показывает выраженную железодефицитную анемию при катастрофически низких показателях уровня гемоглобина.
Дополнительно назначается исследование уровня гормонов в крови в различные фазы цикла.
Несмотря на минимальный риск перерождения опухоли в рак, есть необходимость дополнительного обследования на наличие в крови онкомаркеров. Требуется консультация онкогинеколога.
Способы лечения
Выбор метода терапии зависит от некоторых показателей:
- количество и размеры опухоли;
- возраст женщины и необходимость сохранения репродуктивной функции;
- наличие сопутствующих патологий, отягощающих картину основного заболевания.
В том случае, когда опухоль небольшая, ее увеличение в размерах можно сдерживать с помощью гормонов, то операцию откладывают. В остальных случаях показано хирургическое вмешательство.
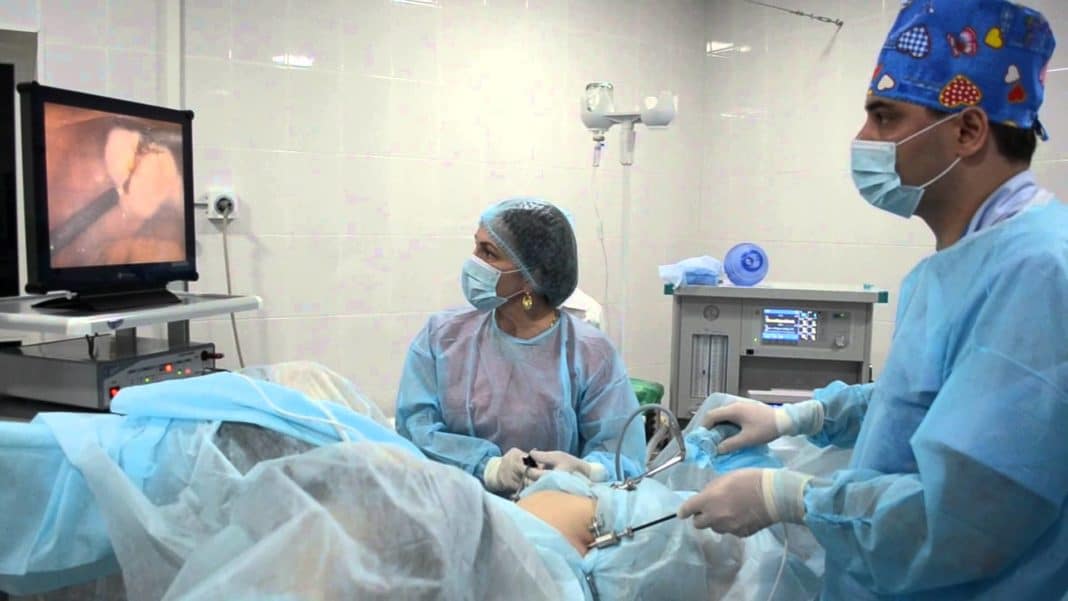
Операция направлена на иссечение подслизистого слоя матки и удаление миомы. Это возможно с помощью таких методов хирургии:
- Лапароскопия – малоинвазивное вмешательство осуществляется с помощью аппарата, проникающего в полость матки через прокол в брюшной полости. Используется местная анестезия и минимальный срок реабилитации.
- Полостная операция – показана при множественных новообразованиях или опухолях больших размеров. Требуется общая или эпидуральная анестезия и длительный период реабилитации.
Основная задача хирургического лечения – это максимальное сохранение целостности органа и его биологических функций. Особенно это касается нерожавших женщин репродуктивного возраста. Полная резекция матки вместе с яичниками назначается в том случае, когда миоматозный процесс полностью охватил орган без возможности точечного удаления опухолей.
Медикаментозная терапия предполагает использование таких групп препаратов:
- Гормональные таблетки – способствуют нормализации менструального цикла посредствам восполнения дефицита гормонов. Выбор конкретного типа, дозировки и продолжительности лечения напрямую зависит от ситуации и индивидуальных особенностей пациентки.
- Анальгетики и спазмолитики – купируют приступы острой боли.
- Кровеостанавливающие средства – борются с имеющимися кровотечениями, не допуская развития жизнеугрожающих ситуаций.
- Витаминные комплексы и иммуностимуляторы – укрепление иммунитета способствует нормализации работы всех органов и систем.
Препятствовать активному росту опухоли помогает физиотерапия. Особенно благоприятно воздействует на женский организм магнитотерапия.
Возможные последствия
Ранняя диагностика и комплексное воздействие на проблему способствует развитию благоприятных прогнозов. Рост опухоли контролируют с помощью медикаментов, диеты и физиотерапии. Когда есть необходимость проведения операции, новообразования удаляют хирургическим путем.
Восстановительный период длится около года. За это время матка успевает восстановиться, после чего ее репродуктивная способность возобновляется.
При полной резекции матки и яичников женщине требуется больше времени на восстановление, но жизнь на этом не заканчивается. С помощью специально разработанных программ можно жить абсолютно свободной жизнью, не ограничиваясь ни в чем.
Профилактика
Снизить риски развития миоматозного процесса в матке можно с помощью специальной профилактики:
- Не использовать гормональные контрацептивы без назначения доктора.
- Своевременно лечить все воспалительные процессы в организме.
- Соблюдать правила личной гигиены, иметь постоянного полового партнера.
- Предохраняться от нежелательной беременности.
- Ответственно подходить к состоянию здоровья.
Важно ежегодно проходить осмотр у врача и сдавать мазки. При наличии подозрений осуществляется УЗИ, по результатам которого можно выявить наличие проблемы на ранних стадиях. В случае проявления вышеуказанных симптомов не стоит ждать и употреблять обезболивающие средства. Ранняя диагностика увеличивает шансы на полное выздоровление.
Частые вопросы
Каковы причины возникновения субмукозной миомы матки?
Субмукозная миома матки обычно возникает из-за избыточного роста мышечной ткани матки. Причины могут быть связаны с гормональным дисбалансом, генетическими факторами, или воздействием эстрогенов.
Как происходит диагностика субмукозной миомы матки?
Для диагностики субмукозной миомы матки могут использоваться ультразвуковое исследование, магнитно-резонансная томография (МРТ), компьютерная томография (КТ) или гистероскопия. Гистероскопия является наиболее точным методом для определения субмукозной миомы.
Каковы методы лечения субмукозной миомы матки?
Лечение субмукозной миомы матки может включать наблюдение без медикаментозной терапии, прием препаратов для уменьшения размеров миомы, хирургическое удаление миомы (миомэктомия) или эндометриальную абляцию. В некоторых случаях может потребоваться гистерэктомия (удаление матки).
Полезные советы
СОВЕТ №1
Обратитесь к врачу-гинекологу для проведения комплексного обследования и уточнения диагноза. Субмукозная миома матки может быть обнаружена при помощи ультразвукового исследования, магнитно-резонансной томографии или гистероскопии.
СОВЕТ №2
Изучите возможные методы лечения субмукозной миомы матки, включая медикаментозную терапию, минимально инвазивные процедуры (например, эмболизацию маточных артерий) и хирургическое вмешательство. Обсудите с врачом все плюсы и минусы каждого метода, чтобы выбрать наиболее подходящий вариант лечения.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая регулярные физические упражнения, здоровое питание и отказ от вредных привычек. Это может помочь улучшить общее состояние организма и снизить риск возникновения осложнений при субмукозной миоме матки.