Гормонотерапия при раке молочной железыотносится к одним из вариантов лечения этой патологии. Ее целью является уменьшение стимулирующего воздействия женских половых гормонов (эстрогенов) на рост опухоли.
Показания к проведению гормонотерапии
Новообразование в молочной железе состоит из перерожденных атипичных клеток. Многие из них сохранили рецепторы к эстрогенам и прогестерону. Это половые гормоны, вырабатываемые в норме в организме женщины. Они способствуют усиленному делению патологических клеток, проникновению их в кровь и попаданию в другие органы и ткани (метастазирование).
Показаниями для проведения гормонотерапии при раке молочной железыявляются:
- Наследственность. Если у близких родственников были подобные случаи заболевания, то применение гормонов будет достаточно эффективно.
- Большие размеры новообразования.
- 4-я стадия онкологического процесса и наличие метастазов. В этом случае гормональная терапия проводится в качестве паллиативного лечения.
- Для предупреждения повторного развития опухоли после проведенной операции.
- Противопоказания для проведения химиотерапии или облучения.
Таким образом, применяя гормоны, которые уменьшают образование эстрогена и прогестерона, можно уменьшить рост опухоли. Гормональная терапия показана только в том случае, если злокачественное образование чувствительно к гормонам. Для определения этого проводится биопсия с последующим иммуногистохимическим исследованием клеток.
Лаборатория выдает заключение, в котором может быть указано несколько вариантов:
- ER+/ PR +. Такой показатель значит, что опухоль содержит рецепторы к эстрогену и прогестерону. В этом случае гормонотерапия помогает уменьшить опухоль у 80 % больных.
- ER+/ PR -» или «ER-/ PR+». Это обозначает, что имеются только эстрогеновые или только прогестероновые рецепторы.
- Гормононегативная опухоль. Такое заключение выносится, когда рецепторы отсутствуют или их крайне мало. В этом случае гормонотерапия не эффективна.
- Неизвестный гормональный статус. Бывает при неправильном заборе биопсии, когда в биоптат не попадают атипичные клетки.
Лечение гормонами при обнаружении необходимых рецепторов проводят до выполнения операции. Это позволяет уменьшить размеры опухоли и предотвратить возможное метастазирование.
После хирургического вмешательства гормонотерапия необходима для того, чтобы оставшиеся раковые клетки потеряли способность к размножению.
Виды гормонотерапии
Выделяют три вида гормонотерапии:
- Адъювантная.
- Неоадъювантная.
- Лечебная. Применяется при неоперабельных состояниях.
В зависимости от возраста женщины, пред или постменопаузы, гормонального статуса опухоли выбирают необходимый вариант терапии.
Адъюватная
Адъювантная (дополнительная) гормонотерапия при раке молочной железы проводится после других способов лечения (хирургическое вмешательство, лучевая или химиотерапия). Она направлена на уменьшение риска повторных рецидивов онкологии грудии уничтожение метастазов опухоли за пределами первичного очага.
У молодых женщин в период перед менопаузой, при опухолях, содержащих большое количество эстрогеновых рецепторов, адъювантная системная терапия может быть ограничена только применением гормонов. Таким пациенткам назначаются препараты, которые приводят к подавлению функции яичников. Лечение длится в течение 5 — 10 дней.
У больных, находящихся в периоде менопаузы, в первую очередь назначаются ингибиторы ароматазы в качестве начальной терапии. Их прием снижает риск развития рака эндометрия и тромбоэмболических осложнений. Однако повышается вероятность возникновения остеопороза, суставных болей и переломов.
Неоадъюватная
Такое лечение назначается перед хирургическим лечением, обычно длится от 3-х месяцев до полугода.
Целью метода является уменьшение размеров новообразования для снижения объема оперативного вмешательства. В этом случае возможно выполнение органосохраняющей операции.
Этот вид гормонотерапии является методом выбора для лечения первичного операбельного рака молочной железы и позволяет увеличить период безрецидивной ремиссии.

Благоприятными отдаленными результатами такого лечения является исчезновение атипично измененной ткани молочной железы и подмышечных групп лимфоузлов.
До начала проведения неоадъюватной терапии проводят обследование, при котором определяют биологическую характеристику опухоли, наличие рецепторов к прогестерону и эстрогену.
Этот метод лечения эффективен у пожилых женщин в постменопаузе. Такая методика позволяет не прибегать к проведению системной полихимиотерапии.
Лечебная
Применяется при неоперабельной опухоли для уменьшения новообразований, которые имеют размеры больше 5 см. Используется для того, чтобы замедлить рост опухоли и облегчить общее состояние больной.
Таким образом удается несколько улучшить качество жизни и ее продолжительность.
В некоторых случаях дополнительно применяют облучение яичников (лучевую кастрацию) или их удаление. Это также позволяет уменьшить выработку эстрогенов и прогестерона.
Основные типы препаратов и особенности лечения
Для проведения гормонотерапии используются несколько групп препаратов.
Антиэстрогены.«Золотым стандартом» лечения новообразований молочных желез считается применение тамоксифена (фарестон, фазлодекс, нольвадекс).
При гормональных опухолях ржмв качестве первой линии гормонотерапии при ракеназначают именно этот препарат.
Его терапевтическое действие основано на селективной способности блокировать рецепторы эстрогенов. Он избирательно действует только на те рецепторы, которые находятся в клетках опухоли. Тамоксифен подавляет стимулирующие эффекты эстрогенов и уменьшает размеры новообразования.
Также он может блокировать эстрогеновые рецепторы в здоровых тканях молочной железы. Это позволяет предупредить дальнейшее распространение атипичных клеток.
Препарат назначают внутрь от 20 до 30 мг в сутки. Длительность курса лечения может составлять несколько лет. Его применяют женщинам при нормальном менструальном цикле, при менопаузе и в постменопаузальный период.
Ингибиторы ароматазы. В основном эстрогены синтезируются в организме женщины яичниками. Однако жировая и мышечная ткани, печень, надпочечники содержат особый фермент (ароматазу), которая способствует превращению андрогенов в эстрогены.
Такие препараты нельзя назначать женщинам в период менструации, потому что снижение эстрогенов в тканях и внутренних органах приведет к повышению их образования в работающих яичниках.
Ингибиторы ароматазы делятся на стероидные и нестероидные лекарственные средства.
К стероидным относится аминоглютетимид (ориметен, мамомит). Он вызывает обратимую блокировку ароматазы.
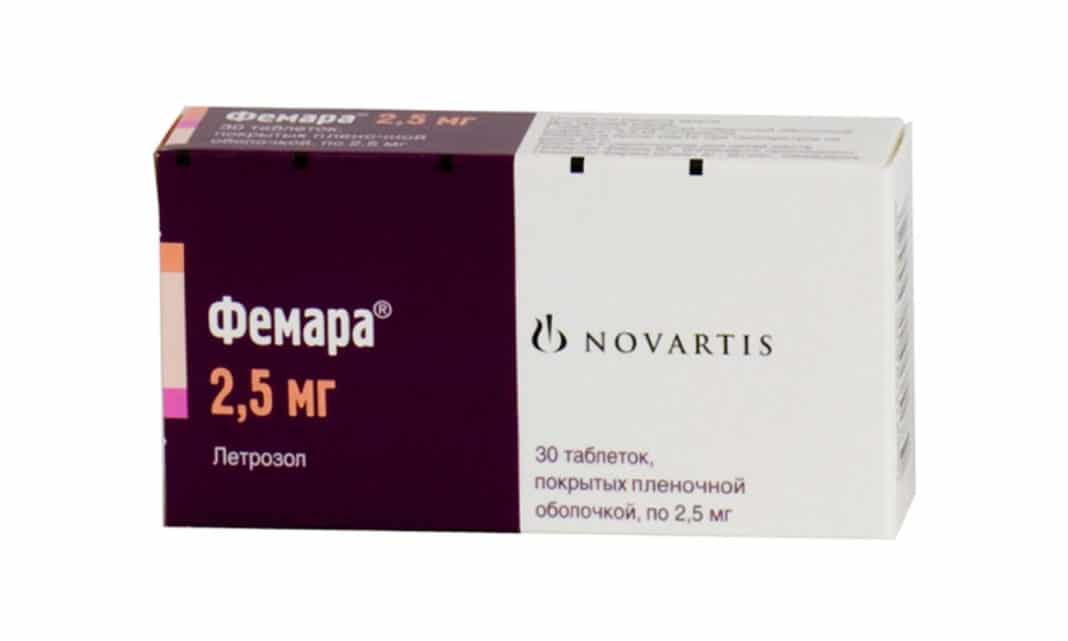
К нестероидными ингибиторам относятся фадразол, фемара, аримидекс. Эти препараты хорошо переносятся больными, имеют большой период полувыведения, редко приводят к развитию побочных эффектов.
Прогестины. Промегестон, дроспиренон, мегестрол уменьшают количество эстрогеновых рецепторов, снижают внутрипеченочное образование эстрогенов из андрогенов.
Эти препараты применяют парентерально или перорально. Прием лекарственного средства прекращают, если возникают побочные действия (рвота, головокружения, головные боли) или при отсутствии эффекта на онкологический процесс. Применение прогестинов не рекомендуется сочетать с одновременным употреблением других гормональных средств.
Андрогены. Угнетают фолликулостимулирующую функцию гипофиза, тем самым создавая неблагоприятные условия для роста опухоли.
Их рекомендуется назначать женщинам фертильного возраста и пациенткам, находящимся в менопаузе менее 10 лет. Наибольший эффект применения этих препаратов достигается после удаления яичников.
У женщин при сохранении менструального цикла используется следующая схема лечения:
- Длительное применение тамоксифена.
- Удаление или облучение яичников и наступление медикаментозной или лучевой менопаузы.
- Применение стероидных или нестероидных ингибиторов ароматазы.
У больных в период климакса (менопаузе) применяют:
- Проведение операции с последующей химио или лучевой терапией.
- Прием фемары или фазлодекса сроком не менее 5 лет.
Гормонотерапия является более щадящим методом, чем химиотерапевтическое лечение. Она легче переносится, у нее нет выраженного токсического эффекта. В этот период всем пациенткам рекомендуется длительный прием препаратов кальция.
Возможные последствия гормональной терапии
Длительное применение андрогенов в качестве гормонотерапии при раке молочной железы может привести к неприятным последствиям.Наблюдается маскулинизация женщины: развивается облысение по мужскому типу, появляется увеличение клитора, грубеет голос, возникают прыщи на лице.
Ингибиторы ароматазы также имеют множество побочных эффектов: синдром Иценко -Кушинга, увеличение массы тела, судороги, головокружение, сонливость, отеки.
Прием антиэстрогенов может способствовать развитию гиперплазии эндометрия и частым маточным кровотечениям. Со стороны органов зрения часто наблюдается ретинопатия, катаракта.
К общим побочным эффектам гормонотерапии при раке молочной железы относятся:
- Депрессия и раздражительность.
- Ощущение «приливов».
- Сухость во влагалище.
- Бессонница.
- Алопеция.
- Повышенное тромбообразование.
- Высокий риск развития язвенных поражений желудочно — кишечного тракта.
- Бесплодие и злокачественные образования матки.
- Увеличение холестерина, образование атеросклеротических бляшек в сосудах.

Все эти симптомы носят кратковременный характер и проходят через несколько недель после завершения лечения.
Эффективность гормонотерапии при раке молочной железы зависит от размеров опухоли, стадии онкологического процесса, возраста женщины и наличия сопутствующих заболеваний. При гормонально — позитивной опухоли положительный эффект в лечении развивается у 70 — 80% больных.
При гормонально — неактивных опухолях такой вид лечения применять нецелесообразно.
Частые вопросы
Какие препараты используются при гормонотерапии рака молочной железы?
Для гормонотерапии рака молочной железы чаще всего используются препараты, такие как тамоксифен, летрозол, аназтрозол, экеместан и госерелин. Они могут быть применены в зависимости от типа рака и стадии заболевания.
Какие побочные эффекты могут возникнуть при гормонотерапии рака молочной железы?
Побочные эффекты гормонотерапии могут включать вазомоторные симптомы (приливы жара, потливость), изменения веса, нарушения менструального цикла, усталость, нарушения сна, боли в костях и мышцах, а также редкие случаи остеопороза и повышенного риска тромбоза.
Полезные советы
СОВЕТ №1
Перед началом гормонотерапии при раке молочной железы обязательно проконсультируйтесь с онкологом или специалистом по гормональным нарушениям. Только профессионал сможет подобрать подходящий препарат и определить оптимальную длительность лечения.
СОВЕТ №2
Внимательно изучите возможные побочные эффекты гормонотерапии, такие как гипертензия, нарушения менструального цикла, головные боли и депрессия. Будьте готовы обсудить с врачом возможные стратегии управления этими эффектами.
СОВЕТ №3
При применении гормональных препаратов особенно важно соблюдать регулярность и дозировку. Не пропускайте прием препаратов и следите за своим состоянием, регулярно общаясь с врачом.